Neuvottelut uudesta hallitusohjelmasta ovat loppusuoralla. Kun olen saanut yli puolen vuosisadan ajan seurata terveydenhuollon kehitystä ja pieneltä osaltani olla sitä tutkimassa ja ohjaamassakin, mieleen tulee ehdotuksia, jotka vielä tässä vaiheessa haluaisin välittää uuden hallitusohjelman rakentajille. Esitän ensin ehdotukset, sitten tarkastelen hieman tilannekuvaa lähihistorian kehyksessä. Lopuksi perusteluja ehdotuksiani.
Mitä pitäisin tärkeänä terveydenhuollossa, jos olisin päättämässä uudesta hallitusohjelmasta?
- Säädetään hyvinvointialueille velvollisuus valmistella vuosittain toiminta- ja taloussuunnittelun yhteydessä kehyssuunnitelma seuraaville viidelle vuodelle. Kertomus edelliseltä vuodelta, seuraavan vuoden toiminta- ja taloussuunnitelma ja niihin vuoden kuluessa tulevat muutokset sekä viiden vuoden kehyssuunnitelma on toimitettava välittömästi hyväksymisen jälkeen THL:lle analysoitavaksi.
- Lopetetaan terveyspalvelujen kehittämisen suuntaaminen ja valvonta valtionhallinnon normi- ja rahoitusohjauksella. Siirretään valtion talousarviossa terveydenhuollon kehittämishankkeisiin varatut valtionosuusmäärärahat hyvinvointialueille ja säädetään samalla niille velvollisuus käyttää kaksi prosenttia valtion niille osoittamasta määrärahasta vastuullaan olevan toiminnan tutkimiseen ja kehittämiseen.
- Puretaan hoitotakuu- ja henkilöstömitoitussäädökset. Suunnataan omavalvonta palveluvirheiden tunnistamiseen ja niiden tulkitsemiseen oppimistilanteiksi sekä välittömään korjaamiseen. Kehitetään palveluvirheiden tunnistamisen ja korjaamisen seurantajärjestelmä, jonka perustiedot kerätään ammattihenkilöiden ja asiakkaiden vuorovaikutuksessa, välitetään palvelujen tuottajille, jotka toimittavat ne hyvinvointialueille analysoitaviksi ja hyödynnettäviksi. Hyvinvointialueet toimittavat nämä tiedot edelleen valtakunnalliseen tietovarantoon. Otetaan käyttöön kriittisissä palveluissa lakisääteinen ulkoinen auditointi, jonka kustannukset laskutetaan palvelutuottajilta.
- Kehitetään henkilöstötilanteen ajantasainen seuranta, jossa saadaan näkyviin sekä henkilöstön osaaminen että pysyvyys. Siirretään seurannan painopistettä hoidon saatavuudesta sen toteutuneeseen laatuun ja erityisesti asiakasvastuun toteutumiseen terveyspalvelujen kaikilla tasoilla ja suunnissa.
Iso kuva kustannuskehityksestä
Suomen terveydenhuollon menot pysyivät kohtuullisesti hallinnassa 1990-luvun alkuun saakka. Valtakunnallisella normi- ja rahoitusohjauksella rakennettiin 1970-1980-luvulla perusterveydenhuoltoa ja onnistuttiin hidastamaan erikoissairaanhoidon kasvua. Kansainvälisissä vertailuissa Suomen kustannushallintaa pidettiin esimerkillisenä. Vanhusväestön kasvu alkoi jo 1980-luvulla tuottamaan kustannuspaineita.
Suunnitelmallinen valmistautuminen väistämättömään kustannusten kasvuun pysähtyi. kun 1990-luvun alussa 1) purettiin terveydenhuollosta valtakunnallinen asiantuntijarakenne erottamalla toisistaan normiohjaus, voimavaraohjaus, kehittäminen ja valvonta, 2) lopetettiin valtionhallinnossa ja kunnissa terveydenhuollon suunnittelu viideksi vuodeksi eteenpäin ja velvollisuus tarkastella toiminnan toteutumista edellisen vuoden aikana, sekä 3)purettiin kutien järjestämien terveyspalvelujen
Valtionhallinnon asiantuntijarakenteen purkaminen 1990-luvun alussa samanaikaisesti kansantalouden poikkeussellisen syvän laman kanssa muutti terveydenhuollon suunnan. Käytännössä tämä tarkoitti, että vastuu terveyspalvelujen tulevaisuudesta siirrettiin kunnille samanaikaisesti kun poikkeuksellisen syvä lama pakotti kiinnittämään kaiken huomion talouteen samanaikaisesti kun väestön vanheneminen ja laman seuraukset lisäsivät terveyspalvelujen kysyntää.
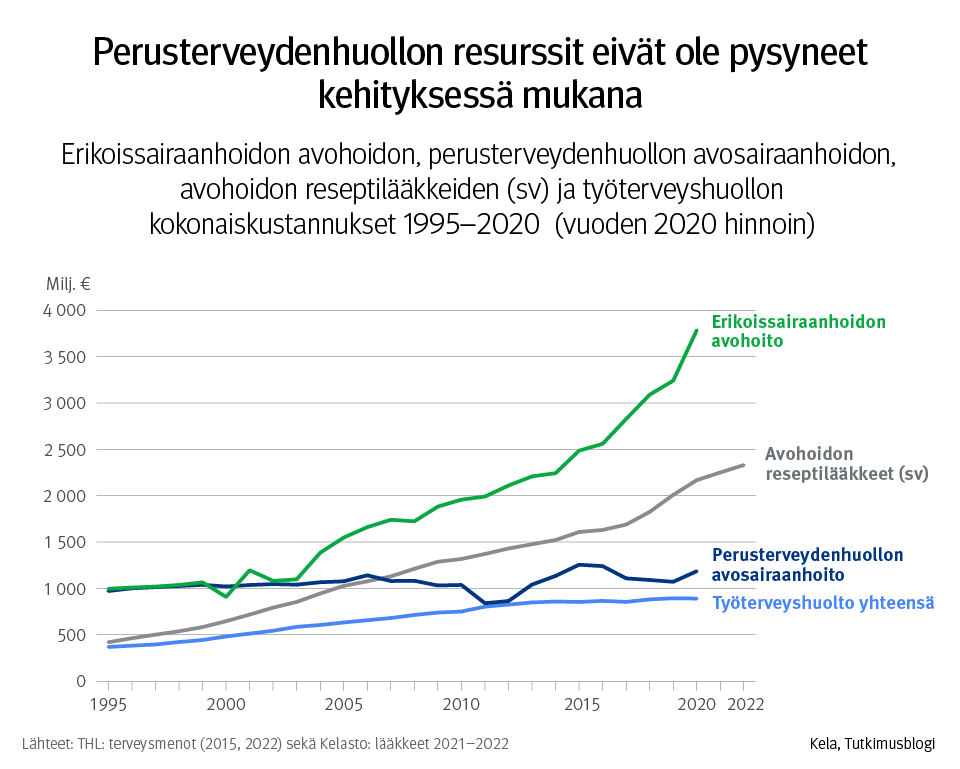
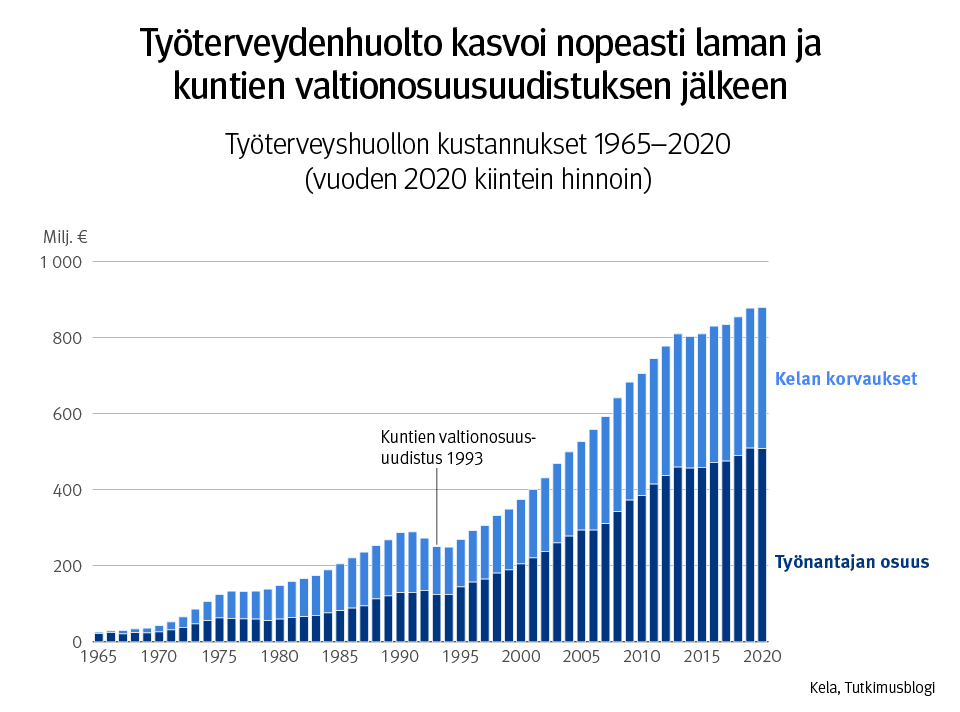
Alla olevat kuvat ovat THLn emeritusprofessori Markku Pekurisen esitelmästä ”Voiko sotesta säästää, miten ja kuinka paljon?” Sosiaalilääketieteellisen Yhdistyksen seminaarissa ”Hyvinvointialueet murroksessa: Soteuudistus vaalien jälkeen.” 10.5.2023. Terveyspalvelujen kysynnän kasvaessa valtio ja kunnat leikkausivat niiden rahoitusta niin, että seurauksena oli merkittävä rahoitusvajaus, jota ei 2000-luvun edetessä missään vaiheessa korjattu. Suurten ikäluokkien vanhenemisen myötä terveyspalvelujen kuormitus on kasvanut koko 2000-luvun ajan luonnonvoimaisesti. Alla olevat kuvat yhdessä osoittavat, että 1990-luvun rahoitusvajaus on jäänyt pysyväksi ja mahdollisesti jopa kasvanut 2010-luvulla.
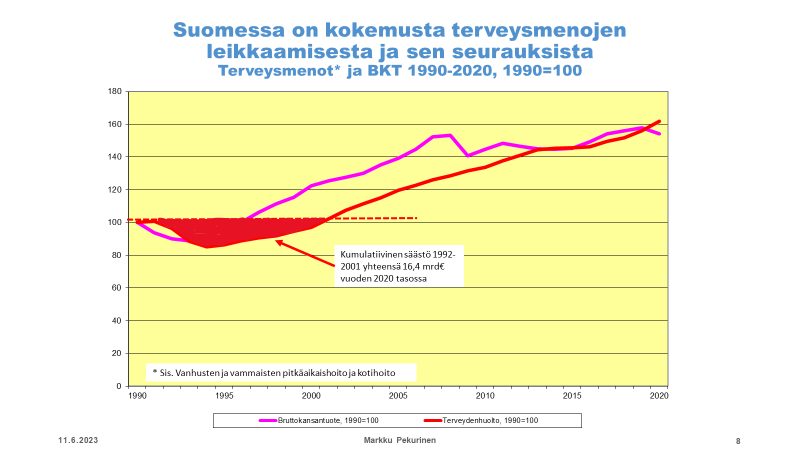
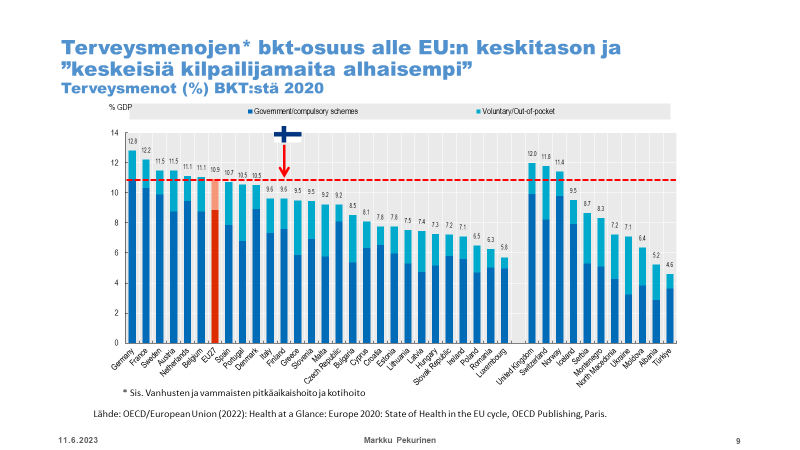
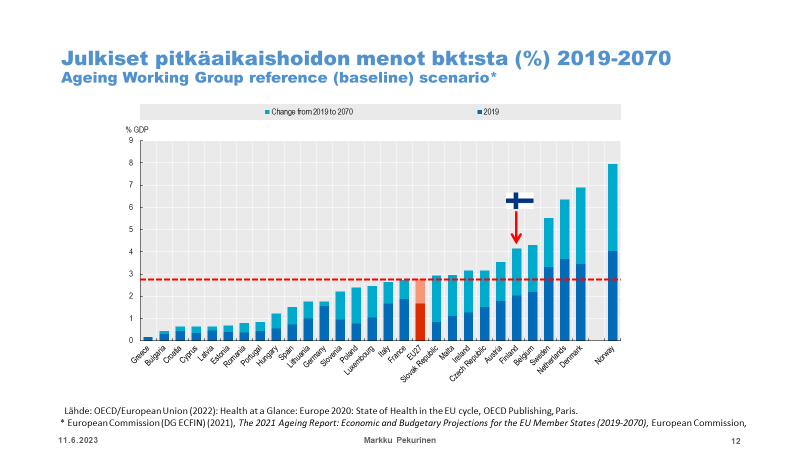
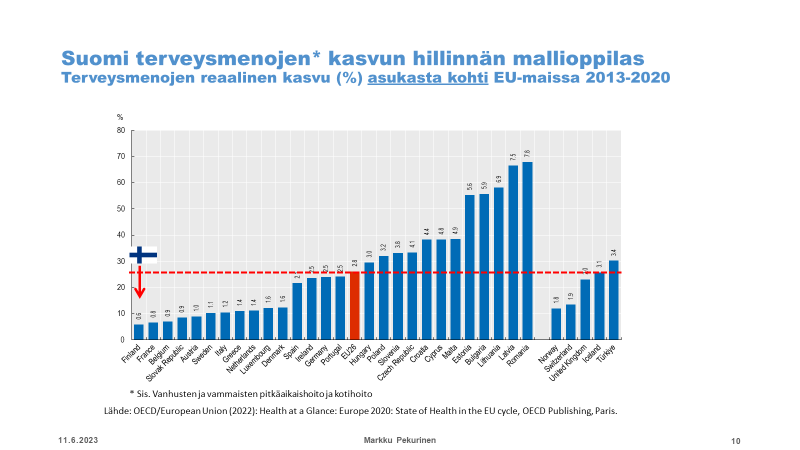
Perusterveydenhuolto hajosi
Terveyspolitiikan reformissa 1990-luvun alussa erityisenä tavoitteena oli perusterveydenhuollon vahvistaminen ja siinä onnistuttiin, mutta 1990-luvulla kehityksen suunta muuttui. Kaksi seuraavaa kuvaa ovat Kansaneläkelaitoksen tietotarjoittimesta Miksi työterveyshuolto on keskittynyt yksityisiin lääkärikeskuksiin? Työterveyshuollon sairaanhoito on kehittynyt Suomessa eri tavalla kuin verrokkimaissa | Kelan tietotarjotin. Valtion ja kuntien ’budjettikuri’ pysäytti kuntien järjestämän perusterveydenhuollon resurssit sille tasolle, jolle ne lamaleikkausten jälkeen asettuivat. Samanlainen budjettirajoite puuttui työterveyshuollosta ja lääkkeistä eikä toiminut myöskään erikoissairaanhoidossa. Väestön vanhenemisen tuottama kuormituksen kasvu purkautui sinne, missä ei ollut toimivaa budjettirajoitetta. Seurauksena oli puutteistaan huolimatta 1980-luvulla hyvin toiminut perusterveydenhuolto kapeni perussairaanhoidoksi, joka siirtyi yhä enemmän työterveyshuollon ja erikoissairaanhoidon järjestämisvastuulle.
Alla olevassa kuvassa erityisen merkittävää on avohoidon reseptilääkkeiden kustannusten kasvu alle 500 milj. euron tasosta lähes 2,5 miljardiin euroon. Toistaiseksi en ole löytänyt näin nopean kasvun syistä. Tärkeimmät selitykset ovat tietenkin väestön vanheneminen ja uusien aikaisempaa parempien lääkkeiden tulo markkinoille. Mutta ovat ne aiheuttaneet näin suuren kasvun vai onko myös muita syitä, joille ei ole ollut lääketieteellisiä perusteita.
On myös huomattava, että terveysvakuutusten määrä kasvanut tasaisesti vuosien ajan. Finanssialan tilaston mukaan viime vuoden lopussa melkein 1,3 miljoonalla suomalaisella oli sairauskuluvakuutus, kun vuonna 2012 terveysvakuutus oli noin 930 000 suomalaisella. Tämän vuoden viiden ensimmäisen kuukauden aikana uusia sairausvakuutuksia otettiin 20 % enemmän kuin vastaavana aikana viime vuoden alussa.
On varsin todennäköistä, että tiukka budjettikuri hyvinvointialueilla tulee jatkamaan ja jopa vauhdittamaan kolmen viime vuosikymmenen aikana edennyttä perusterveydenhuollon kaventumista sairaanhoidoksi ja hajoamista entistä useamman tahon vastuulle. Tämä toki voi olla strategisena tavoitteena, mutta on perusteltua kysyä, onko se isossa kuvassa kustannusvaikuttavaa.
Muita palvelukriisin vauhdittajia
Tuoreessa kirjassani päädyin esittämään, että valionhallinnon reformien, talouslaman sekä rahoituksen ja kuormituksen suhteen ohella oli myös muita syitä terveyspalvelujen kriisiytymiseen 1990-luvulla ja 2000-luvun alussa:
- moniongelmaisuuden hiipiminen palvelukehittämistä hallitsevaksi viitekehykseksi,
- palvelukehittämistä ohjaavan tiedon ja asiantuntijuuden etääntyminen lapsiperheiden arjesta,
- valtionohjauksen ajautuminen 2000-luvun alussa paradoksiin. jossa palvelujen järjestäminen oli jätetty kuntien vastuulle, mutta valtionhallinto ohjasi niiden kehittämisestä tiukalla normi- ja rahoitusohjauksella, sekä
- institutionaalinen muistinmenetys.
”Palvelujen kehittämiskeskustelu valtionhallinnossa etääntyi 1990-luvulta alkaen arjesta. Vauhdittajana olivat hallintoreformit, joiden seurauksena kehittämiskeskustelu irtautui lapsiperhepalvelujen ajantasaisista voimavaroista ja valvonnan tuottamasta tiedosta. Käsikirjoitusta viimeisteltäessä kahden viime vuosikymmenen kehittämiskeskustelusta löydettiin hallintokielistä tarinan kerrontaa, hajanaisuutta ja pysähtyneisyyttä ja päädyttiin kysymään, oliko institutionaalinen muistinmenetys estänyt valtionhallinnossa organisaation muistiin perustuvaa oppimista ja näin mahdollistanut tehottoman tai jopa kielteisiä vaikutuksia tuottaneen kehittämisstrategian omaksumisen ja jatkamisen ainakin vuoteen 2009 saakka.” Kehittämiskeskustelua lapsiperheiden sostepalveluista valtionhallinnossa 1970-2009. (bod.fi)
Olen myös aikaisemmin analysoinut terveyspalvelujen kriisiytymisen syitä (Yhteiskuntapolitikka -lehti 6/2015)
- tilaaja-tuottaja -järjestelmä, jossa valtio tilasi ja osallistui merkittävästi rahoitukseen ja kunnat tuottivat terveyspalvelut toimi hyvin, kun pala palalta rakennettiin palveluja aikaisemmin tyhjään Suomen, 1980-luvulla olisi pitänyt siirtyä kasvusta muutokseen,
- terveyspalvelujen järjestelmätutkimus kehittyi hitaasti, siitä ei tullut riittää tukea kun olisi pitänyt siirtyä kasvusta muutokseen.
- menestystarinan toimintamalli vanheni ja luutui: 1) säätyrakenne, 2) heimojohtaminen,3) ongelmalähtöisyys, 4) omat tilat, 5) juridisoituminen, ensin unohtuivat asiakkaat, sitten yhteisöt,
- joukkoharha hajautetusta kehittämisestä
- suuret voimat terveyspalvelujen ulkopuolelta alkoivat ohjata niiden järjestämistä ja ohjaamista. YP1506_Rimpela.pdf (julkari.fi)
”Aikaisemmin valtionhallinto oli suodattanut palveluihin kohdistuvat globaalit paineet, mutta 1990-luvulta alkaen ne kohdistuivat
suoraan kuntiin sekä niiden päättäjiin ja ammattihenkilöihin. Kehysbudjetoinnin yleistyminen on 2000-luvulla osaltaan jäykistänyt hallinnon ja toiminnan rakenteita.
Valtion jäädessä sivuun, palvelukehittämiseen jäi valtatyhjiö, jota kunnat eivät osanneet ottaa haltuunsa. Itsehallinnon muodollinen vahvistaminen ei tuottanut odotettua palvelujen ”innovaatioloikkaa”. Yhteisen palvelukehittämisen sijasta
hallintokunnat, palvelukokonaisuudet ja ammattikunnat täyttivät palvelukehittämisen valtatyhjiön. Uudistumisen sijasta vanha toimintamalli ja sen rakenteet luutuivat 1990-luvulta alkaen
Säätyhallinnolla havainnollistan kuntien hallintorakenteen yhtäläisyyttä 1200-luvun sääty-yhteiskunnan kanssa. Kärjistäen voidaan esittää, että terveydenhuolto vastaa tuolloista aatelistoa, sivistystoimi papistoa, sosiaalitoimi talonpoikia, nuorisotoimi
loisia ja niin edespäin. Johtaminen, talouden hallinta, tiedon hallinta ja toimintakulttuurit jakautuvat hallintokuntiin samalla tavalla kuin 1200-luvulla yhteiskunta jakautui säätyihin.
Ammattikunnat toimivat kuin aikanaan heimot. Ammattikunnan jäsenyys lunastetaan perustutkinnolla, joka on eläköitymiseen saakka tärkeämpää kuin vuosien kuluessa työuralla kertynyt osaaminen. Valtaosa ammattihenkilöistä vaatii, että johtajalla tulee olla oman ammattikunnan tutkintopätevyys.
Pahoinvoinnin tutkimus on tuottanut nopeasti eriytyvää tietoa ja osaamista ongelmista ja niihin vastaamisesta. Yhä useammin palvelut ansaitaan ongelmilla. Tuoreimpia esimerkkejä ovat ongelmalähtöiset poikkeukset päivähoidon subjektiiviseen
oikeuteen.
Omissa tiloissaan työskentelevien ammattihenkilöiden lukumäärä on kasvanut nopeasti. Ammattihenkilöt keskittyvät yhä suurempiin yhteisiin tilakokonaisuuksiin, joiden vuorovaikutuksessa ympäröivän yhteiskunnan kanssa keskittyy ongelmalähtöisiin
asiakkuuksiin.
Palvelujen laadun ongelmiin ja etenkin kuntien välisten erojen kasvuun on vastattu kansallisen informaatio-ohjauksen rinnalla täsmentämällä palveluprosesseihin kohdistuvia säännöksiä ja tehostamalla valvontaa. Sisäisen innovatiivisuuden ja asiakas- ja yhteisölähtöisyyden sijasta päättäjien ja ammattihenkilöstön huomio on kohdistunut yhä enemmän palveluprosesseja määrittäviin ulkoisiin tekijöihin ja niistä poikkeamisesta seuraaviin sanktioihin.
Markkinatalouden ja erityisesti terveyspalveluihin suuntautuneiden pääomasijoittajien intressit ovat vaatineet Suomen kiusallisen menestystarinan poistamista kartalta ja julkisen vallan tehtävien rajaamista rahoittamiseen ja tilaamiseen. Kunnat ovat omalta osaltaan edistäneet tämän globaalisti dominantin intressin toteutumista vaatiessaan ensin itsehallintonsa vahvistamista,
mutta sen saavutettuaan laimin lyödessään palvelujen kehittämisen. Itse asiassa on – ainakin minulle – ollut yllättävää jälkikäteen tiedostaa, että millään taholla ei ole 2000-luvulla ollut vakavaa intressiä kuntien vastuulla olevien hyvinvointipalvelujen laajaan systeemiseen uudistamiseen.”
Samassa lehdessä 1/2022 kiinnitin huomiota palvelujen valvonnassa kertyvän tiedon jäämiseen hyödyntämättä. Rajasin analyysin lastensuojeluun sekä lasten- ja nuorten psykiatriaan. Tulos ja ratkaisuehdotus soveltuvat yleisemminkin terveyspalveluihin.
”Terveyspalvelujen kehittäminen on vuodesta 1993 alkaen ollut kuntien vastuulla. Valtionhallinto on tukenut kuntia kansallisiin kehittämisohjelmiin perustuvalla hankerahoituksella. Valvonta on2010-luvulla perustunut kanteluihin ja omavalvontaan.
Tässä analyysissä aineistona ovat apulaisoikeuskanslerin 2018–2020 julkaisemat seitsemän valvontamuistioita ja yksi ratkaisu.
Aineistosta tuli näkyviin lohduton valvonnasta ja palveuista. Puutteet eivät ole uusia. Useimmat niistä on kuvattumoneen kertaan 1980-luvulta alkaen.
Suomessa omaksutulla kehittämis- ja valvontastrategialla ei ole onnistuttu kestävästi uusintamaan analyysin kohteena olleita palveluja niin, että ne olisivat vastanneet aikaisempaa paremmin ihmisten tarpeisiin. Yhdessä aikaisemmin tiedon kanssa analyysi johtaa päättelemään, että parin viime vuosikymmenen aikana toteutettu kehittämis- ja valvontastrategia tuskin tuottaa parempia tuloksia jatkossakaan. Uudeksi vaihtoehdoksi esitetään kauppatieteissä kehittyneen asiakasohjautuvan palvelulogiikan tulkintojen ja erityisesti palvelujen normalisoinnin soveltamista terveyspalvelujen kehittämiseen. Palveluvirheet tulkitaan oppimistilanteiksi, joiden havaitseminen ja kuvaaminen kuuluvat jokaisen ammattihenkilön ydintehtäviin ja -osaamiseen. Jokaisella tuottajalla tulee olla palveluvirheiden normalisointijärjestelmä varmistamassa, että virheet havaitaan ja korjataan mahdollisimman usein jo ennen kuin asiakkaat niistä huomauttavat.
Omavalvonta tarjoaa valmiin rakenteen, jossa uudeksi toiminta-ajatukseksi voidaan omaksua palvelujen normalisointi. Uuden strategian kehittämiseksi ja omaksumiseksi olisi käynnistettävä paikallisia kokeiluja, joilla luodaan riittävät edellytykset normalisoinnin soveltamiseen: voimavarat, osallistuva arviointi, kansallinen asiantuntijatuki ja tarvittaessa kokeilulaki.” YP 1/2022 Omavalvonnasta palvelujen normalisointiin (julkari.fi).
Perusteluja ehdotuksille
Lopetetaan terveyspalvelujen kehittämisen suuntaaminen ja valvonta valtionhallinnon normi- ja rahoitusohjaukselle. Säädetään hyvinvointialueille velvollisuus käyttää kaksi prosenttia valtion niille osoittamasta määrähasta vastuullaaan olevan toiminnan tutkimiseen ja kehittämiseen.
Perustelu: Terveydenhuollon hallintoreformien oli 1990-luvulta alkaen vähentää siirtää vastuuta terveyspalveluista valtiolta kunnille. Vaikka kunnat olivat jo pitkään vaatineet tätä reformia, 1990-luvun laman oloissa ne olivat täysin selviytymään uusista vastuistaan. Valtionhallinto suositteli palvelujen kehittämisen organisoimista projekteiksi, joille oli tarjolla lyhytkestoista rahoitusta useista eri lähteistä. Kriittiset arviot projektikehittämisestä alkoivat kasautua jo 1990-luvun lopussa ja vahvistuivat 2000-luvun alussa. Ne kuitenkin unohdettiin valtionhallinnossa. Eduskunta ohjasi vuonna 1999 uuden korvamerkityn määrärahan lasten ja nuorten mielenterveyspalveluiden kehittämiseen. Samanaikaisesti valmisteltiin investointihankkeisiin varatun valtionosuuden ohjaamista osaksi palvelujen kuntien toteuttamille palvelujen kehittämisprojektille. Kun tähän yhdistettiin 2000-luvun alussa ohjelmajohtaminen hallitusohjelmien toimeenpanoon, yhteisvaikutuksena tuli uusi strategia, jossa valtio otti käyttöön normi- ja rahoitusohjauksen kuntien palvelukehittämisen suuntaamisessa ja hallinnassa.
Tuloksena oli valtionohjauksen paradoksi, jossa palvelujen järjestämisvastuu oli kunnilla, mutta valtio ohjasi ja valvoi niiden kehittämistä normiohjauksella ja siihen yhdistetyille korvamerkityillä valtionavustuksilla, joita toteuttaviin projekteihin kunnille myönnettiin. Tällä kehittämisstrategialla sammutettiin kunnissa viriämässä ollut kiinnostus palvelujen omatoimiseen kehittämiseen ja suunnattiin innovatiivisuus hakemaan valtiolta rahoitusta lyhytkestoisin projekteihin. Tämän strategian ongelmat kuvattiin lukuisissa arvioinneissa vuoteen 2007 mennessä.
Vuonna 2006 esitettiin uutta kehittämisstrategiaa: STM:n hankerahoitus voitaisiin jakaa 1) innovaatiohankkeisiin, joiden avulla pyritään aikaansaamaan kokonaan uusia palvelumuotoja, tutkimus- ja hoitokäytäntöjä, teknologiaa, toimintajärjestelmän uudistuksia jne. sekä 2) pilottihankkeisiin, joiden avulla kannustetaan toteuttamaan toimintaa tehostavia, rakenteita ja toimintatapoja uudistavia sekä kustannustasoa alentavia muutostoimenpiteitä voimassa olevien valtakunnallisten tavoitteiden mukaisesti hyödynnettäviksi kaikkialla maassamme. Kummallekin hankemuodolle tulisi valmistella ohjelma, joka käsitellään voimavara-asetuksen yhteydessä ja jossa määritellään hankkeiden perusteet.” (Kansallisen terveyshankkeen piiriin kuuluvan
hankerahoituksen vaikuttavuuden arviointi. Tuomola STM 2006, 4 ja 41–45).
Seuraavana vuonna valmistui STM:n tilaama analyysi, jossa ehdotettiin siirtymistä projektikehittämisestä konseptikehittämiseen: ”Palvelurakenteen uudistaminen ei suoraan johda innovatiivisten sosiaali- ja terveydenhuollon uusien toimintakonseptien kehittymiseen. Tarvitaan vahvaa tutkimus- ja kehittämispanostusta, johon nykyinen kehittämistoiminnan organisaatio ja toteuttamisen muodot eivät sellaisinaan ehkä kykene tehokkaasti vastaamaan. Kehittämistyön voimavaroja on koottava uudella tavalla ja kehittämistyölle on löydettävä uusia muotoja.”
”Vakiintuneimmat kehittämistyön muodot keskittyvät parantamaan nykyisen kaltaista toimintaa puuttumatta siihen, miten toiminnan kohde ja tarkoitus on määritetty tai mihin asiakkaiden tarpeisiin toiminnalla vastataan. Merkittävien toiminnan parannusten aikaansaaminen edellyttää kuitenkin myös toiminnan kohteen ja tarkoituksen uudelleenarviointia. konseptikehittäminen ei ole edellä kuvattujen kehittämistyön muotojen erillinen vaihtoehto, vaan pikemminkin laajempi tapa tarkastella toiminnan kehittämistä. Konseptikehittäminen saattaa merkitä myös prosessien ja toimintojen kehittämistä sekä erillisiä kehittämishankkeita, mutta näitä tarkastellaan osana uuden toimintakonseptin rakentamista.”
”Kehittämistyön jatkuvuutta ei voida rakentaa vain ongelmia tai mahdollisuuksia koskeviin ideoihin. Jatkuvuus edellyttää pitkäjänteistä vuorovaikutusta tietyn konkreettisen kohteen kanssa ja kehittämistoimenpiteiden kytkemistä siinä tapahtuvan muutoksen tukemiseen. Kehittämistyössä on kysymys etenemisestä toiminnan realististen kehitysmahdollisuuksien alueella. Jokainen askel eteenpäin tällä alueella muuttaa tilannetta sekä osoittamalla aikaisemmin tunnistamattomia kehityshaasteita että uusia mahdollisuuksia. Kehittämishanke menee hukkaan, ellei se vastaa toiminnan ajankohtaisia kehityshaasteita ja realistisia kehitysmahdollisuuksia. Ulkoapäin tarjottu hanke voi olla kunnan kehityksen kannalta liian lähellä nykyistä toimintatapaa, jolloin se ei vie kehitystä sanottavasti eteenpäin, tai liian kaukana siitä, jolloin tulokset eivät vaikuta käytäntöön.”
”Konseptikehittämissä haasteita määritellään tavalla, joka ei ole sidoksissa nykyiseen organisaatiorakenteeseen. Toimintakonsepti voidaan yhtäältä ymmärtää tulevaa toimintatapaa koskevaksi malliksi, joka ohjaa toiminnan kehittämistä, mutta se on toisaalta myös käytännön toiminnassa toteutuva periaate ja rakenne. Konseptikehittäminen on siksi tulevaa toimintatapaa määrittävän käsitteen ja käytännön toiminnan vastavuoroista kehittämistä. Olennaista on, että kokeilujen tuottamia havaintoja kootaan ja niiden perusteella rakennetaan konseptia pitkäjänteisesti.”
”Organisaatiokirjallisuudessa on keskusteltu paljon siitä, miten yhdistää nykyisen toiminnan vähittäinen kehittäminen ja radikaalisti uusien toimintamuotojen kehittäminen. Näyttää siltä, että aidosti uusien toimintamuotojen kehittäminen edellyttää niiden irrottamista perusorganisaatiosta omaksi kokonaisuudekseen. On puhuttu kaksikätisestä organisaatiosta. Ensin tuetaan innovaatiohankkeita, joilla pyritään pilottikunnissa aikaansaamaan uusia palvelumuotoja. Kun konseptin kehittämisessä on edetty pilottikunnassa riittävän pitkälle, muut kunnat voivat käyttää pilottikunnan kehittämisessä syntynyttä tietoa ja osaamista vastaavan kehittämistyön aloittamiseksi omassa kunnassaan.”
”Kehittämisen uusi toteuttaminen rakennetaan vaiheittain: 1. Erilaisten toimintakonseptien pitkäjänteisen kehittämisen ympäristöjen tunnistaminen. 2. Kehittämisenkohteiden määrittäminen. 3. Konseptikehittämisen organisointi. 4. Konseptien kehittäminen ja levittäminen.” (Projektikehittämisestä konseptikehittämiseen. Virkkunen ym. STM 2007)
Vaikka kriittiset arviot kasautuivat, seuraavan hallitusohjelman valmistelussa päädyttiin toteuttamaan vakiintunutta kehittämissgtrategiaa. Näin on edetty hallituksesta toiseen 2020-luvun alkuun saakka. Tulokset ovat jääneet vaatimattomiksi. kuten terveyspalvelujen entistä haastavampi kriisiytyminen osoittaa. Jatkuvan kehityksen sijasta voidaan puhua kehittämistoiminnan politisoitumisesta ja brändäämisestä:
”Hallitusohjelmiin perustuvissa ohjelmissa ja niiden toimeenpanosuunnitelmissa kuvattiin väljästi yleisiä periaatteita. Myös tavoitteita esitettiin yleisellä tasolla täsmentämättä, miten niiden saavuttamista voitaisiin vertailukelpoisella tiedolla mitata paikallisesti ja valtakunnallisesti. Raportointia ei johdettu suunnitelmassa esitetyistä tavoitteesta. Poliittisen ohjauksen vahvistuessa uudeksi ilmiöksi tuli kehittämisohjelmien brändääminen paikallisissa ja alueellisissa projekteissa.”
”Asiantuntijajohtoisen kehittämisen rinnalle tuli mielikuvaohjautuva eli brändätty kehittäminen, vaikka sitä ei harkiten rakennettukaan. Valtionosuuden saaminen kehittämisprojektille voidaan tulkita palkinnoksi siitä, että kunta sitoutui valtionhallinnon asettamiin kriteereihin eli ’kehittämisbrändin kuluttajaksi’. Olennaista oli sitoutuminen enemmän kehittämisohjelman sanoituksiin kuin kehittämistyön paikalliseen merkitykseen. Luonnollisena seurauksena oli,
että kehittämistyön etenemistä ja tuloksia kuvataan brändätyn ohjelman toiveiden mukaisesti. Myönteisten tulosten raportointi saattoi parantaa kunnan mahdollisuuksia saada uudelleen valtionavustusta, kun seuraava kierros avattiin.” (Rimpelä 2023, 188-191)
Puretaan hoitotakuu- ja henkilöstömitoitussäädökset. Suunnataan omavalvonta palveluvirheiden tunnistamiseen ja niiden tulkitsemiseen oppimistilanteiksi sekä välittömään korjaamiseen. Kehitetään palveluvirheiden tunnistamisen ja korjaamisen seurantajärjestelmä, jonka perustiedot kerätään ammattihenkilöiden ja asiakkaiden vuorovaikutuksessa ja kasautuvan siitä pavelujen tuottajille, hyvinvointialueille ja edelleen valtakunnalliseen tietovarantoon. Kehitetään henkilöstötilanteen ajantasainen seuranta, jossa saadaan näkyviin sekä henkilöstön osaaminen että pysyvyys. Siirretään seurannan painopistettä hoidon saatavuudesta sen toteutuneeseen laatuun ja erityisesti asiakasvastuun toteutumiseen terveyspalvelujen kaikilla tasoilla ja suunnissa. Otetaan käyttöön kriittisissä palveluissa lakisääteinen ulkoinen auditointi, jonka kustannukset laskutetaan palvelutuottajilta.
Laaja kokemus palveluista osoittaa, että yksittäiset lakisääteiset interventiot prosessiin harvoin tuottavat kokonaisuuden kehittymistä toivottuun suuntaan. Tästä tyypillisinä esimerkkinä ovat lasten ja nuorten mielenterveyspalvelut, joista huolestuttiin 1990-luvun lopussa. Noin kolmen vuosikymmenen ajan valtionhallinto on ohjannut on näitä palveluja korvamerkityillä valtionosuuksilla kehittämishankkeisiin ja hoitotakuulla. Kriisiytyminen on jatkunut ja voimistunut 2010-luvulla. Tämä havainto voidaan yleistää muihinkin terveyspalveluihin.
Kun palvelukokonaisuuden kehittymisen sijasta seuranta- ja valvonta on suuntautunut hoitotakuun toteutumiseen, kestävien ratkaisujen sijasta palvelujen tuottajat ovat pyrkineet toteuttamaan hoitotakuuta toimenpiteillä, joiden kestävä kustannusvaikuttavuus on ollut kyseenalaista. Hoitotakuiden valvonta on luonut nopeasti kasvavat markkinat vuokrahenkilöstölle. Hoitotakuiden ja henkilöstömitoitusten sijasta seuranta ja valvonta tulisi siirtää toteutuneiden palvelujen laatuun, tehokkuuteen ja arkivaikutukseen. Näin korostuisi hyvinvointialueiden aito vastuu toimintansa arkivaikuttavuudesta.